LA THÉRANOSTIQUE EN
![]()
5 POINTS
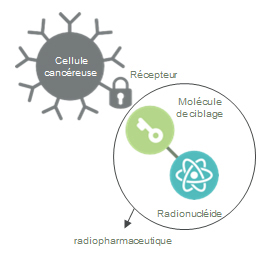
C’est dans ce contexte que la médecine personnalisée a fait son apparition et se développe de plus en plus. Son objectif étant de donner le bon traitement à la bonne personne. La thérapie et le diagnostic deviennent donc de plus en plus indissociables, d’où le terme « théranostique » récemment apparu.1
Théranostic (ou théragnostic) : néologisme qui dérive de la contraction des termes « thérapeutique » et « diagnostic » ; c’est l’utilisation d’un test diagnostique, identifiant un marqueur, pour orienter la thérapeutique du patient en fonction de son statut pour le marqueur (statut positif ou négatif pour un marqueur binaire).2
- Lors de l’étape diagnostique, de détecter les cellules cancéreuses, d’étudier leur activité et d’identifier les patients pouvant bénéficier du traitement.
- Lors de l’étape thérapeutique, de délivrer un traitement uniquement chez les patients qui pourront en tirer avantage. Ce traitement consiste à irradier les cellules cancéreuses pour les tuer tout en épargnant le mieux possible les tissus sains et les organes avoisinants.
1. CNRS. Rapport de conjoncture du comité national de la recherche scientifique. Édition 2014.
2. HAS. Test compagnon associé à une thérapie ciblée : définitions et méthode d’évaluation. GUIDE METHODOLOGIQUE. Février 2014.
3. Yordanova A et al. Theranostics in nuclear medicine practice. OncoTargets and Therapy 2017:10 4821–4828.
4. Courbon F et al. Oncologie nucléaire théranostique. Médecine Nucléaire 2015,http://dx.doi.org/10.1016/ j.mednuc.2015.03.191.
5. INCa. Comprendre la radiothérapie. Octobre 2009.
En médecine nucléaire, la théranostique est utilisée pour diagnostiquer et traiter certains types de cancers :



La théranostique n’est pas proposée à tous les patients.
La fixation du radiopharmaceutique diagnostique sur la tumeur est un prérequis pour proposer une irradiation avec l’équivalent thérapeutique.6
1. Institut National du Cancer. Les traitements des cancers de la thyroïde. Guide patients. 2021.
2. Thésaurus National de Cancérologie Digestive. Chapitre : 11. Néoplasies Neuroendocrines (NNE) digestives. 17/03/2020.
3. Ploussard G et al. Recommandations du comité de cancérologie de l’Association Française d’Urologie – actualisation 2022-2024 : cancer de la prostate – prise en charge de la maladie métastatique et de la résistance à la castration. Progrès en urologie 32 (2022) 1373—1419.
4. Jokar N et al. Theranostic Approach in Breast Cancer. A Treasured Tailor for Future Oncology. Clin Nucl Med 2021;46: e410–e420.
5. Référentiels Auvergne Rhône-Alpes en oncologie thoracique. Néoplasies neuroendocrines bronchiques 16ème édition. Mise à jour 2022.
6. Courbon F et al. Oncologie nucléaire théranostique. Médecine Nucléaire, 2015; 39: 327-330.

Tout au long de votre traitement, votre équipe soignante reste en lien avec les médecins qui vous prennent habituellement en charge comme par exemple votre oncologue, votre médecin spécialiste (gastroentérologue, endocrinologue…), votre médecin traitant.
1. INCa. Dictionnaire. Disponible sur https://www.e-cancer.fr/Dictionnaire/A. Consulté le 30 octobre 2023.
2. Société Française De Médecine Nucléaire (SFMN). Livre blanc de la médecine nucléaire.
Avant l’examen de diagnostic :4
Vous devez mentionner au personnel du service de médecine nucléaire :
- si vous allaitez ou que vous êtes enceinte ou croyez l’être.
- si vous êtes diabétique. Il est possible qu’on vous demande d’ajuster votre dose normale de médicaments contre le diabète.
Pour le traitement :
Selon les cas, certains aliments doivent être évités dans les jours qui précèdent.5 Votre médecin pourra également vous demander d’arrêter certains de vos médicaments.6 Avant, pendant et après l’administration du traitement, il vous sera conseillé de boire des quantités importantes d’eau pour éliminer le médicament radiopharmaceutique.6
Cela dépend de la région examinée. Il faut compter en général de 45 minutes à plusieurs heures.4
Avant l’examen de diagnostic, on peut vous demander de :4
- ne pas manger ni boire pendant 4 à 6 heures.
- éviter le tabac, la caféine, l’alcool ou l’exercice vigoureux pendant 24 heures.
Certains traitements nécessitent d’être à jeun.6
- Avant l’examen de diagnostic, votre médecin peut vous demander d’arrêter certains de vos médicaments.9
- Avant le traitement, votre médecin peut vous demander d’arrêter certains de vos médicaments.6
Si vous ressentez un effet indésirable, parlez-en à votre médecin.
Vous pouvez également le signaler aux autorités sanitaires à l’adresse suivante :
https://signalement.social-sante.gouv.fr.11 En signalant les effets indésirables, vous contribuez à fournir davantage d’informations sur la sécurité du médicament.
- Il est préférable de ne pas emmener un enfant dans un service de médecine nucléaire. L’exposition reçue par l’enfant accompagnant le patient (qui est radioactif), bien qu’elle soit faible, est à exclure autant que possible.12
- Si le traitement nécessite que vous soyez hospitalisé pendant plusieurs jours (ce qui n’est pas toujours le cas), vous serez dans une chambre individuelle et les visites de vos proches seront interdites afin de les protéger des radiations.6, 10
Tous les objets que vous utilisez pendant le traitement peuvent être conservés à votre sortie de l’hôpital : ils ne deviennent pas radioactifs. Les vêtements que vous aurez portés pendant le traitement devront cependant être lavés à part à votre retour chez vous.13
Dans la mesure du possible, pendant au moins une semaine :6
- Évitez les contacts rapprochés et de longue durée (restez à plus d’un mètre, et moins d’une heure).
- Évitez de serrer vos enfants dans vos bras et de les porter.
Les étreintes et les rapports sexuels doivent être limités.
- Pour la majorité des examens diagnostiques, l’exposition de l’entourage est généralement faible. Vous pouvez donc continuer vos activités, en limitant tout de même les contacts avec les femmes enceintes et les enfants.12
- Après le traitement, si votre travail vous oblige à rester à moins d’un mètre des mêmes personnes pendant plus de deux heures par jour, si vous travaillez dans une école maternelle ou en contact étroit avec de jeunes enfants, vous devez vous absenter du travail. Votre médecin vous indiquera pendant combien de temps cette restriction doit s’appliquer.6
- Après un examen diagnostique, les alarmes de sécurité peuvent être inopinément déclenchées par de très faibles quantités de rayonnements,12 parfois pendant plusieurs jours.7 Le service de médecine nucléaire doit donc remettre au patient un document mentionnant l’examen effectué, au cas où il serait interrogé.12
- Après le traitement, une très petite quantité de radioactivité subsiste dans le corps pendant des mois, et il est possible que cela déclenche les alarmes au passage des frontières ou aux aéroports. Il est conseillé aux patients devant voyager dans les mois suivant le traitement de se munir d’une lettre de l’hôpital expliquant qu’ils ont reçu un traitement radioactif.5
N’hésitez pas à parler avec votre médecin.
Cela évite des malentendus et des erreurs.15
Pendant la consultation, si vous n’avez pas compris quelque chose, demandez-lui de répéter ou de vous écrire les informations. Ne partez pas sans avoir compris ce que vous avez, ce que vous devez faire, quand et comment, et pourquoi c’est important de le faire.
Pour répondre à certaines de vos questions, vous pouvez consulter :
- Le site de l’Institut National du Cancer : https://www.e-cancer.fr/
- Le site de la Ligue contre le Cancer : https://www.ligue-cancer.net/
- Le site de la fondation ARC pour la recherche sur le cancer : https://www.fondation-arc.org/
Certaines associations de patients peuvent également vous aider :
Association de Patients porteurs de Tumeurs Endocrines Diverses : https://www.apted.fr
1. Centre Paul Strauss. Collection livrets d’information pour les personnes malades & leurs proches. Les examens diagnostiques. La scintigraphie.
2. Centre Hospitalier René-Dubos. Tomographie par émission de positons. Décembre 2013.
3. Courbon F et al. Oncologie nucléaire théranostique. Médecine Nucléaire 2015, http://dx.doi.org/10.1016/ j.mednuc.2015.03.191.
4. Société canadienne du cancer. Tomographie par émission de positrons (TEP). http://www.cancer.ca/fr-ca/cancer-information/diagnosis-and-treatment/tests-and-procedures/positron-emission-tomography-pet-scan/?region=on – Consulté le 27 octobre 2023.
5. Thyroid Cancer Canada. Traitement par l’iode radioactif (IRA). https://www.thyroidcancercanada.org/fr/traitements/traitement-par-liode-radioactif/ – Consulté le 30 octobre 2023.
6. Gustave Roussy. Le traitement de votre tumeur thyroïdienne par l’iode radioactif. 2020.
7. Société Française De Médecine Nucléaire (SFMN). Fiche d’information patient. Version 1.0 du 28/06/2015.
8. Société Française De Médecine Nucléaire (SFMN). Livre blanc de la médecine nucléaire.
9. Ameli.fr : https://www.ameli.fr/assure/sante/examen/exploration/deroulement-scintigraphie#text_10152 – Consulté le 27 octobre 2023.
10. Fondation Cancer. La radiothérapie. Brochures pour patients. Guide pratique 2016. Ed. 2017.
11. ANSM. Déclarer un effet indésirable concernant un médicament : https://sante.gouv.fr/soins-et-maladies/signalement-sante-gouv-fr/article/mon-signalement-en-bref – Consulté le 30 octobre 2023.
12. Institut de Radioprotection et de Sûreté Nucléaire (IRSN). FAQ Médecine nucléaire : https://www.irsn.fr/FR/professionnels_sante/faq/Pages/faq_medecine_nucleaire.aspx#.XBD5VS97Tt8 – Consulté le 30 octobre 2023.
13. INCa. Comment se déroule un traitement à l’iode radioactif en pratique ? https://www.e-cancer.fr/Patients-et-proches/Les-cancers/Cancer-de-la-thyroide/Traitement-a-l-iode-radioactif/Comment-se-deroule-un-traitement-a-l-iode-radioactif-en-pratique – Consulté le 30 octobre 2023.
14. Institut de Radioprotection et de Sûreté Nucléaire (IRSN). FAQ Grossesse et exposition aux rayonnements ionisants : https://www.irsn.fr/FR/professionnels_sante/faq/Pages/faq_grossesse.aspx#.XBD5Ly97Tt8 – Consulté le 24 novembre 2018.
15. HAS. Oser parler avec son médecin. Novembre 2013.
1. INCa. Dictionnaire. Disponible sur https://www.e-cancer.fr/Dictionnaire/A. Consulté le 30 octobre 2023.
2. CEA. Définition de la radioactivité : http://www.cea.fr/comprendre/Pages/radioactivite/radioactivite.aspx?Type=Chapitre&numero=1 – Consulté le 30 octobre 2023.
3. IAEA. Les radiopharmaceutiques diagnostiques : https://www.iaea.org/fr/themes/les-radiopharmaceutiques-diagnostiques – Consulté le 30 octobre 2023.
4. Infocancer. ARCAGY – GINECO. La radiothérapie métabolique : http://www.arcagy.org/infocancer/traitement-du-cancer/traitements-locoregionaux/radiotherapie/la-radiotherapie-metabolique.html/ – Consulté le 30 octobre 2023.
5. Gustave Roussy. Les tumeurs neuroendocrines. Informations patients 2020.
6. Société canadienne du cancer. Tomographie par émission de positrons (TEP). https://cancer.ca/fr/treatments/tests-and-procedures/positron-emission-tomography-pet-scan – Consulté le 27 octobre 2023.

UNE PRISE EN CHARGE EN
![]()
2
ÉTAPES
Cool Timeline
SUIVI RÉGULIER

